PRP富血小板血浆:自体再生医学的多维应用与创新突破
2026-01-19 14:59:56 来源:网络
PRP(富血小板血浆)是一种利用自身血液中的血小板促进组织修复的再生疗法。依托精准离心技术从自体全血中分离提取的高浓度血小板制剂,其血小板浓度可达正常外周血的2-5倍,部分优化制备方案可提升至5-8倍。因源自自体组织,PRP具备极佳的生物相容性、无免疫排异风险及伦理争议等核心优势,已成为再生医学领域兼具安全性与有效性的核心技术,其核心治疗价值源于血小板激活后释放的复合生物活性物质,为组织修复与再生提供关键动力。
一、多成分协同介导修复进程
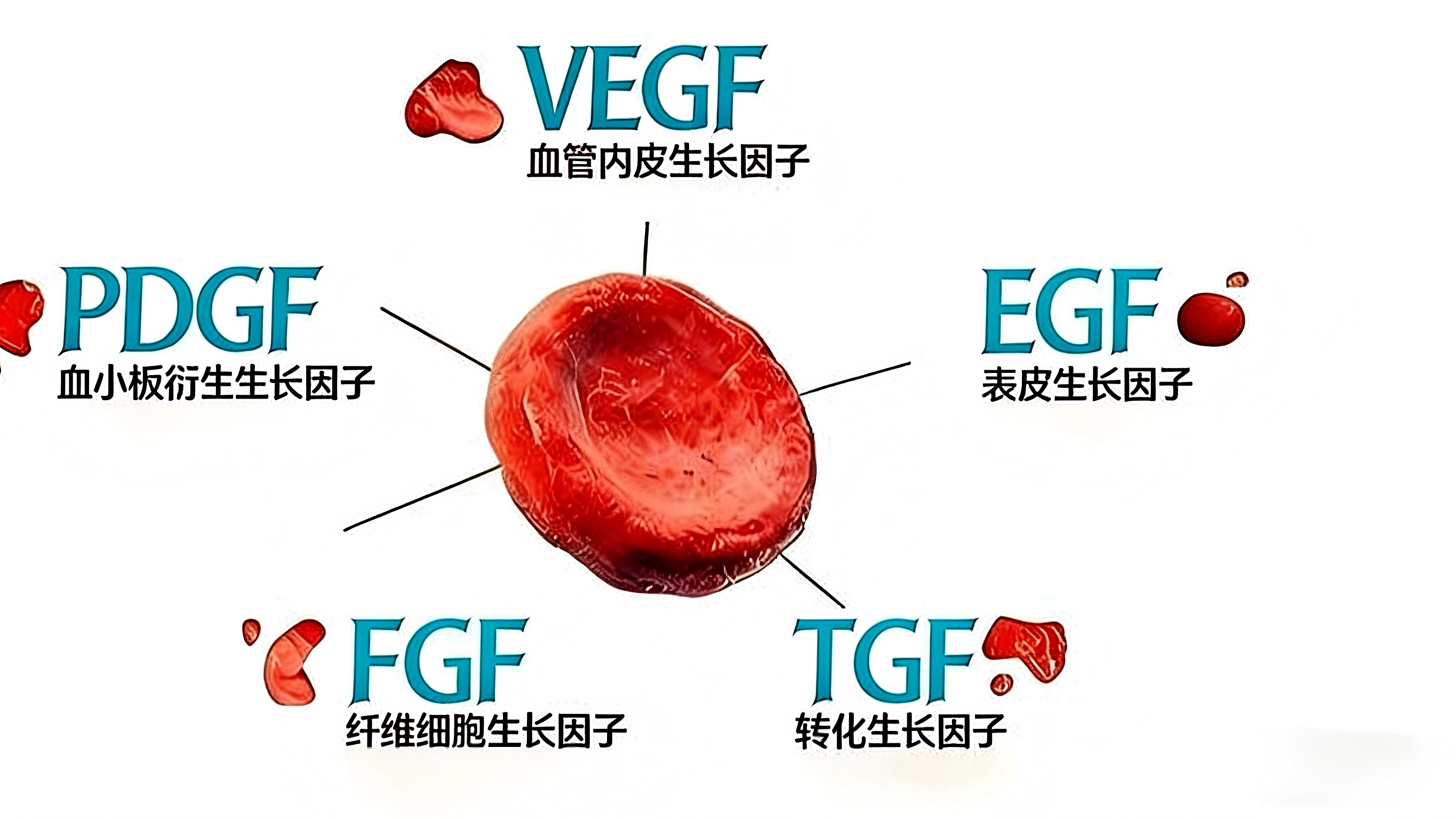
PRP的治疗效应并非单一成分作用,而是血小板、生长因子、纤维蛋白及白细胞等多组分协同调控的结果。血小板经钙盐、凝血酶等激活剂诱导后,会快速脱颗粒释放多种功能性生长因子,其中PDGF(血小板衍生生长因子)可促进成纤维细胞与平滑肌细胞增殖,加速基质合成;TGF-β(转化生长因子-β)能调控细胞分化、抑制炎症过度反应;VEGF(血管内皮生长因子)可诱导新生血管形成,改善局部血供;EGF(表皮生长因子)与IGF(类胰岛素生长因子)则协同促进上皮细胞增殖,加速创面愈合。同时,PRP中的纤维蛋白可形成三维网状支架,不仅能固定活性成分、防止细胞流失,还能为修复细胞黏附、迁移提供支撑;白细胞组分可发挥抗炎、抗感染作用,清除局部病原体,为组织修复营造稳定微环境。
二、精准控制保障疗效安全
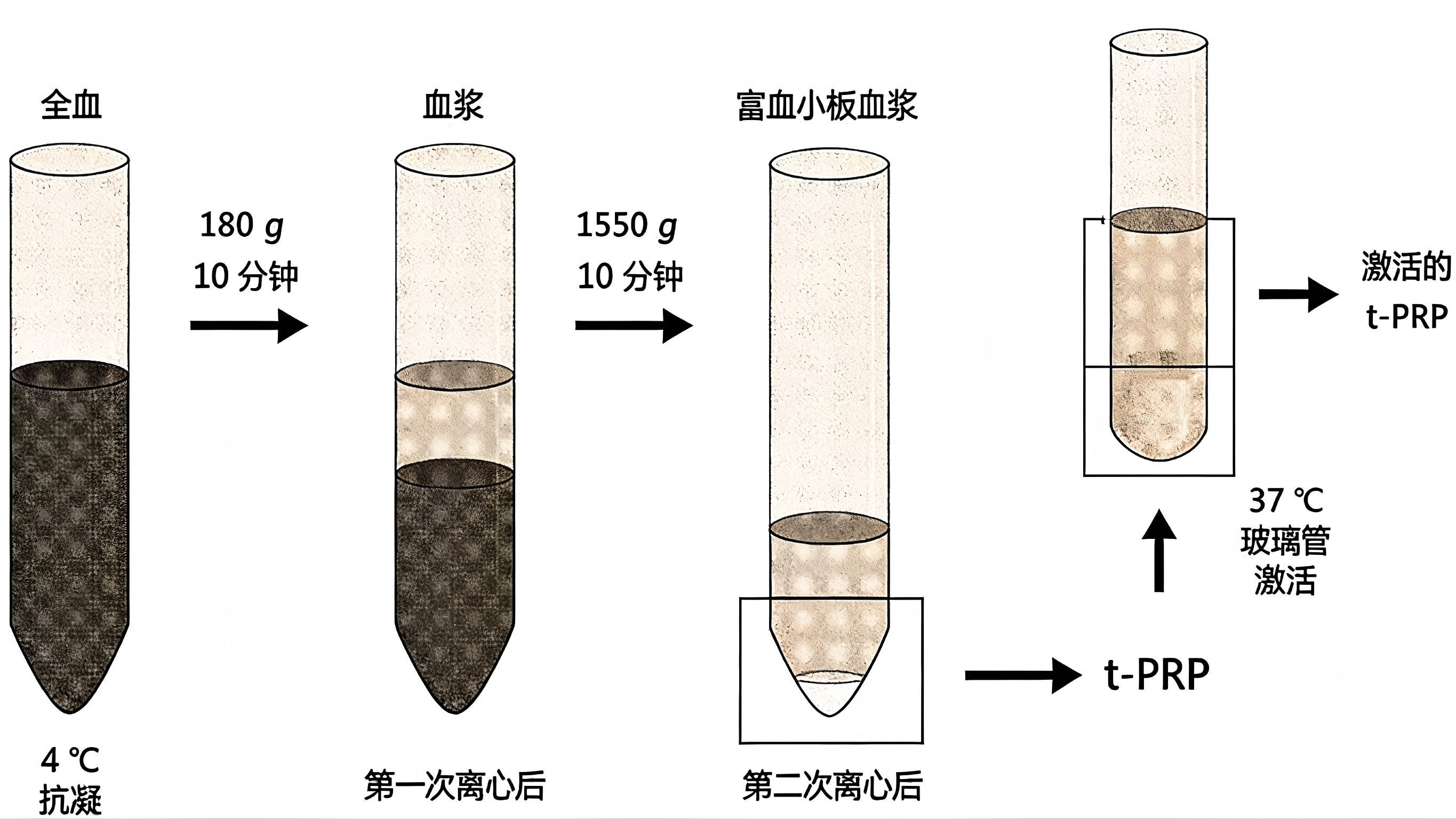
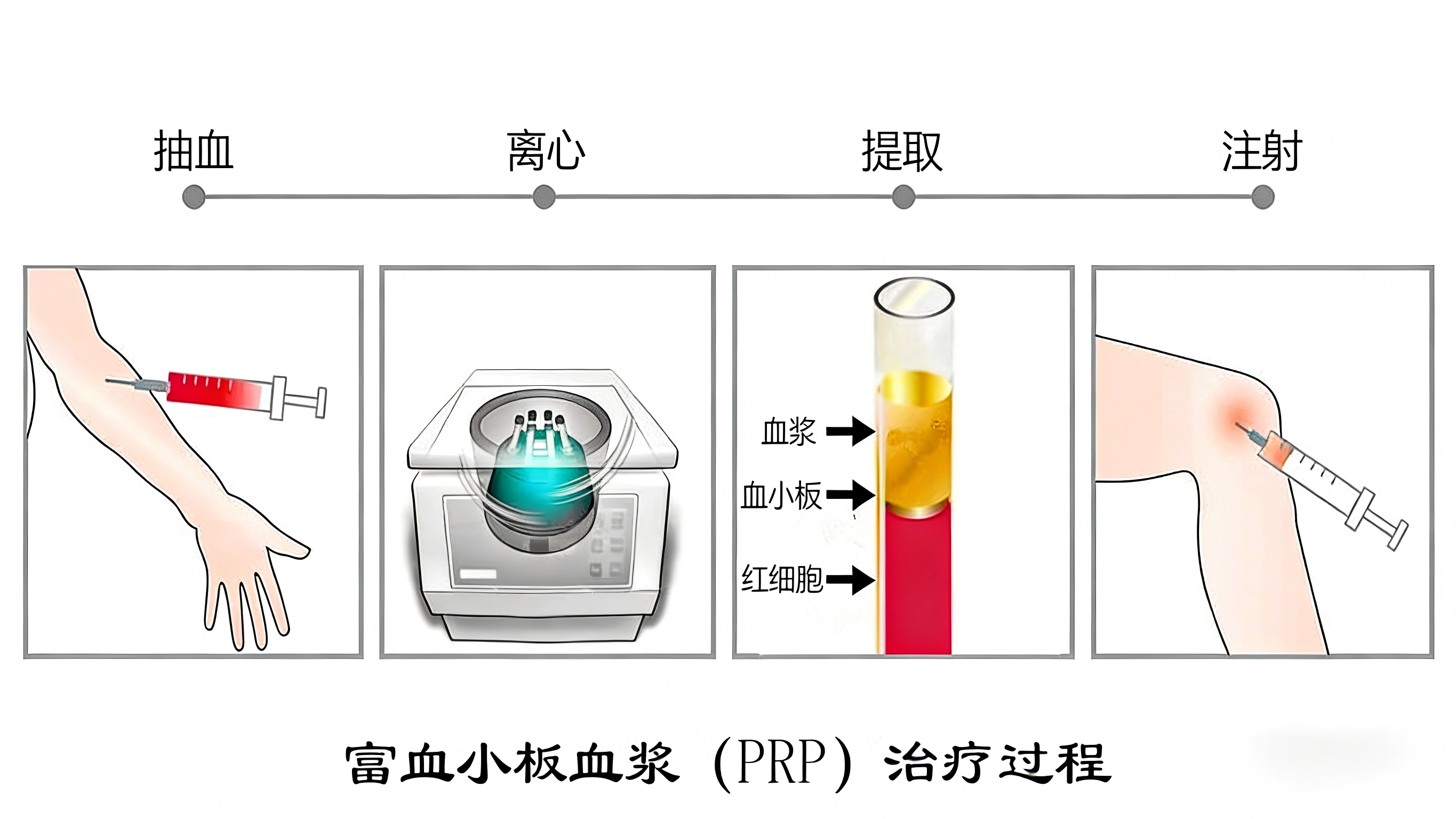
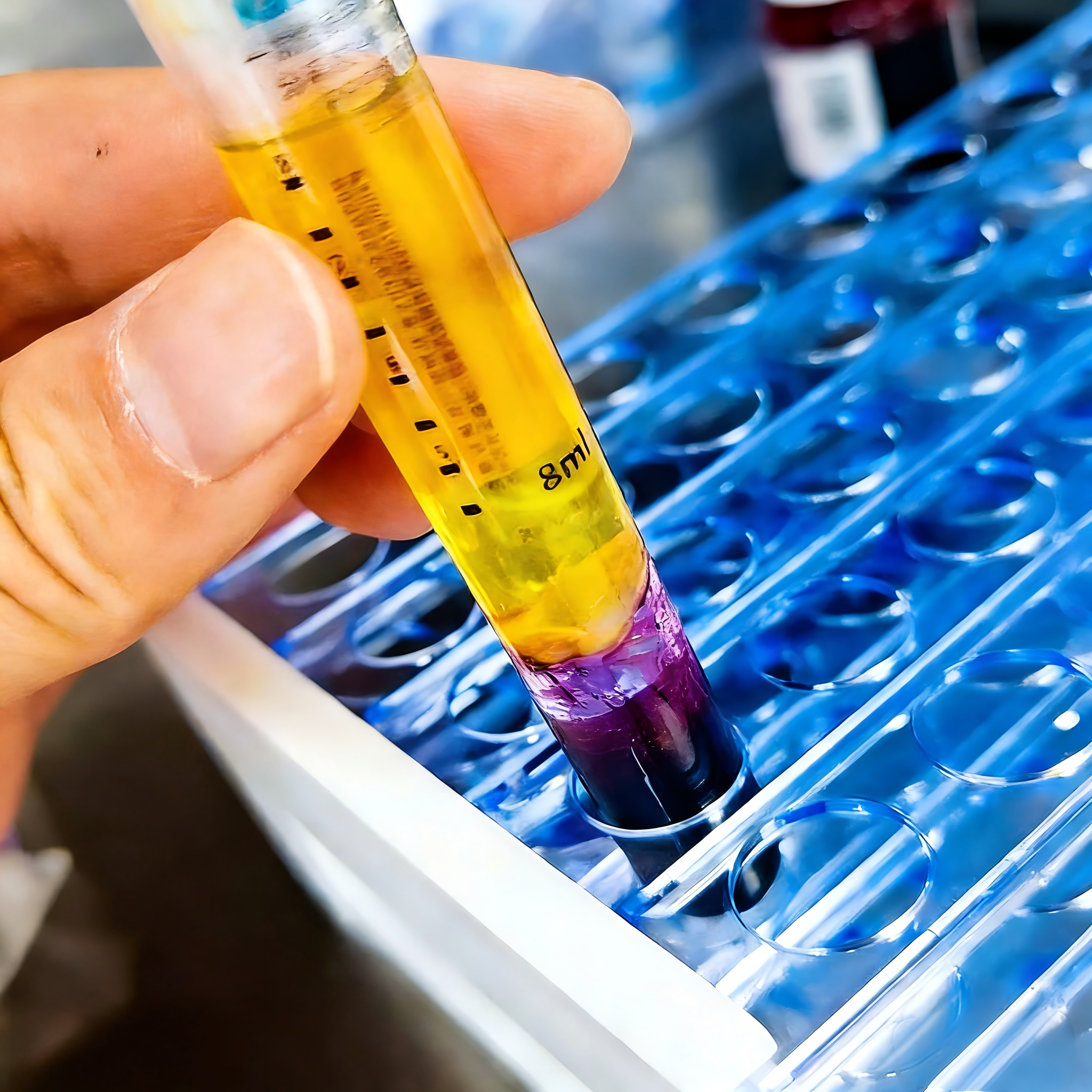
PRP的制备质量直接决定临床疗效,需遵循严格的标准化流程,临床多采用封闭性离心系统以规避污染风险。具体流程为:首先采集患者自体静脉血,按比例与抗凝剂(如枸橼酸钠)充分混合,防止血液提前凝固;随后进行两次梯度离心操作,第一次以1500-2000r/min的低速离心10-15分钟,使血液分层为上层血浆层、中层白细胞-血小板层( Buffy coat )及下层红细胞层,分离去除红细胞层;第二次以3000-3500r/min的高速离心5-8分钟,进一步浓缩血小板与白细胞,去除多余血浆,获得高浓度血小板浓缩物;最后根据治疗需求,加入适量激活剂诱导血小板活化,使其释放生长因子,最终形成凝胶状PRP制剂,该制剂可紧密贴合治疗部位,实现活性成分的长效缓释。相较于传统手工试管法,封闭系统能有效降低污染风险,提升制剂浓度稳定性,已成为临床首选制备方式。
三、从组织修复到感染干预
PRP凭借其多维修复特性,已广泛应用于骨科、皮肤科、创面修复科等多个临床领域。在骨科,可用于骨折延迟愈合、骨关节炎、肌腱韧带损伤等疾病的治疗,通过促进骨组织与软组织再生,缓解疼痛、恢复关节功能;在皮肤科,可用于毛发再生、痤疮疤痕修复、面部抗衰等,借助生长因子的修复作用,改善皮肤质地、促进毛囊再生;在创面修复领域,对糖尿病足溃疡、压疮、皮肤黏膜损伤等慢性创面具有显著疗效,能加速创面上皮化,缩短愈合周期。
值得关注的是,PRP衍生技术在HPV(人乳头瘤病毒)感染治疗中也展现出独特优势。其核心应用依托CGF(浓缩生长因子)及衍生产品LPCGF,这类制剂不仅富含高浓度生长因子,还含有CD34+干细胞与白细胞等活性成分,三者形成协同治疗体系:生长因子作为“修复动力源”,促进受损黏膜组织新生与血管化;CD34+干细胞作为“核心修复单元”,参与血管再生、免疫调节及细胞分化,助力黏膜屏障重建;白细胞则作为“免疫防御屏障”,发挥抗炎、抗感染作用,抑制病毒扩散。临床中,通过规范操作将LPCGF回注至HPV感染病灶部位,可激活患者自体免疫应答系统,强化机体对HPV病毒的特异性识别与清除能力,同时修复病毒侵袭造成的黏膜损伤,重建局部免疫防御机制,有效抑制病毒复制,降低复发风险,为HPV感染治疗提供了非手术、自体源性的创新路径。
需强调的是,PRP及相关衍生制剂的临床应用需严格遵循医学指征,由具备资质的专业医师根据患者病情制定个性化方案,规避操作不当引发的不良反应。未来,随着制备技术的精准化优化与临床研究的深入,PRP在感染性疾病干预、疑难创面修复等领域的应用边界将持续拓展,为再生医学临床转化提供更广阔的空间。
声明:以上内容为本网站转自其它媒体,相关信息仅为传递更多企业信息之目的,不代表本网观点,亦不代表本网站赞同其观点或证实其内容的真实性。投资有风险,需谨慎。
















